Eine Schwangerschaft ist eine aufregende und transformative Zeit im Leben einer Frau, und dabei steht Ihre Gesundheit sowie die Ihres ungeborenen Kindes an erster Stelle. Es gibt eine Vielzahl von Untersuchungen, die während dieser besonderen Phase durchgeführt werden.
Hier finden Sie weiterführende Informationen zu Themen innerhalb Ihrer Vorsorgeuntersuchung. So können Sie zusammen mit Ihrer Ärztin und Ihrem Arzt entscheiden, welche Untersuchungen für Sie sinnvoll sind.
Unser Ziel ist es, Ihnen dabei zu helfen, informierte Entscheidungen zu treffen und eventuelle Ängste oder Unsicherheiten zu mindern. Mit fundiertem Wissen und dem Verständnis für die verschiedenen Untersuchungen können Sie sich gut vorbereiten und sich sicher durch die Schwangerschaft bewegen.
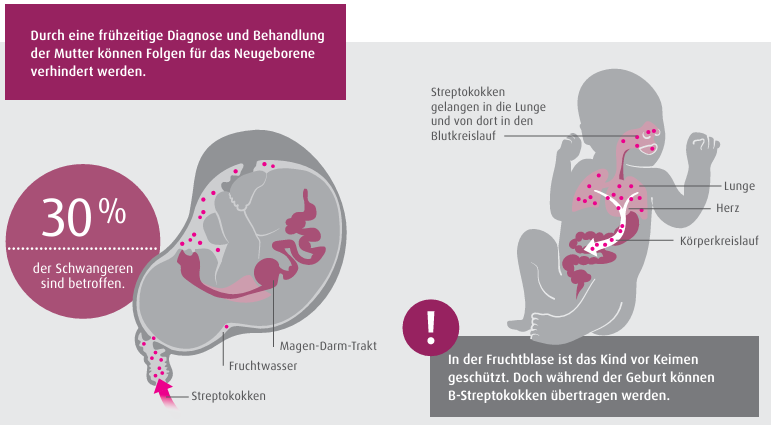
B-Streptokokken
Streptokokken sind Bakterien, die bei bis zu 30 Prozent aller schwangeren Frauen im Geburtskanal oder im Darm vorkommen. Meist bemerken die betroffenen Frauen die Besiedelung mit Bakterien überhaupt nicht. Gelegentlich treten Infektionen auf, zum Beispiel an den Harnwegen. Für das ungeborene Kind sind B-Streptokokken zunächst ungefährlich: Es wächst in der Fruchtblase gut geschützt heran. Doch während der Geburt können B-Streptokokken übertragen werden.
Wann sind B-Streptokokken gefährlich?
Während der Geburt können B-Streptokokken auf das Kind übertragen werden. In diesem Fall drohen eine Blutvergiftung oder schwere Infektionen der Lunge oder der Hirnhaut. Das Nervensystem kann dauerhaft geschädigt werden.
Ein erhöhtes Risiko besteht unter anderem, wenn …
Es kann getestet werden, ob bei Ihnen eine Infektion mit B-Streptokokken vorliegt. Getestet werden sollte in den Schwangerschaftswochen 35 bis 37. Mit einem einfachen, schmerzlosen Abstrich aus Scheide und Darm werden Proben entnommen und im Labor untersucht.
Das Ergebnis ist positiv. Und nun?
Werden Bakterien nachgewiesen, trägt Ihre Ärztin oder Ihr Arzt den Befund in Ihren Mutterpass ein. Bitte weisen Sie zusätzlich auf das Testergebnis hin, wenn Sie zur Geburt in die Klinik kommen. In der Geburtsklinik erhalten Sie ein Antibiotikum. Das Medikament verhindert, dass sich das Baby während der Geburt infiziert.
Neben den Kassenleistungen kann Ihre Ärztin oder Ihr Arzt auch „Individuelle Gesundheitsleistungen“ (IGeL) durchführen. IGeL können die übliche Untersuchung oder Behandlung sinnvoll ergänzen. Die meisten IGeL dienen der Früherkennung.
Unsere Empfehlung
Dieser Flyer bietet Ihnen erste allgemeine Informationen. Bitte besprechen Sie auf jeden Fall mit Ihrer Ärztin oder Ihrem Arzt, ob der Test auf B-Streptokokken Ihnen zusätzliche Sicherheit geben kann
Chlamydien
Chlamydien sind Bakterien, die bei jeder Art von ungeschütztem Sex übertragen werden können. Das Risiko steigt mit der Zahl der Sexualpartner/innen. Besonders häufig stecken sich junge Frauen an, eine von zehn Frauen bis 25 Jahren hatte bereits eine Chlamydien-Infektion. Die Infektion verläuft oft unbemerkt, da meist gar keine oder nur geringe Beschwerden auftreten. Weil vor allem bei Frauen schwere und dauerhafte Folgeerkrankungen bekannt sind, die man durch rechtzeitige Behandlung großenteils verhindern kann, wird Ihnen ein Chlamydien-Test angeboten. Chlamydien-Infektionen können auch bei Beschwerdefreiheit mit modernen Labormethoden wie Nukleinsäure-Amplifikationstests (PCR) in Scheiden- oder Gebärmutterhalsabstrichen bzw. Erststrahlurinproben nachgewiesen werden.
| 1 von 10 Frauen unter 25 Jahren ist von Chlamydien betroffen. |
|---|
Wird eine Chlamydien-Infektion nicht behandelt, kann es zu schweren Komplikationen kommen:
Chlamydien können meist einfach und erfolgreich mit Antibiotika behandelt werden. Informieren Sie unbedingt Ihren Partner oder Ihre Partnerin: Auch er oder sie sollte sich testen und behandeln lassen. Verwenden Sie Kondome oder Dental Dams, bis die Behandlung abgeschlossen ist. Eine überstandene Erkrankung schützt nicht vor einer erneuten Ansteckung. Es ist also sinnvoll, den ChlamydienTest regelmäßig zu wiederholen.
| Chlamydien können gut mit Antibiotika behandelt werden. |
|---|
| 70–90% der Frauen haben keine Symptome |
|---|

Übrigens: Die Ansteckung kann schon lange zurückliegen. Ein positiver Test bedeutet also nicht unbedingt, dass Sie oder Ihr Partner oder Ihre Partnerin fremdgegangen sind.
Die gesetzlichen Krankenkassen übernehmen jährlich die Kosten für den Chlamydien-Test bei Frauen bis 25 Jahren, da in dieser Altersgruppe Infektionen besonders häufig auftreten. Bei Schwangeren wird im Rahmen der Mutterschaftsvorsorge ebenfalls ein Chlamydien-Test von der Kasse übernommen. Auch für Frauen über 25 Jahre kann der Test, vor allem nach Risikokontakt(en), sinnvoll sein, da eine Infektion oft gar nicht bemerkt wird. In diesem Fall kann Ihre Ärztin oder Ihr Arzt den Test als „Individuelle Gesundheitsleistung“ (IGeL) anbieten, die Sie selbst bezahlen.
Unsere Empfehlung
Dieser Flyer bietet Ihnen erste allgemeine Informationen. Bitte sprechen Sie auf jeden Fall mit Ihrer Ärztin oder Ihrem Arzt.
Cytomegalie
Die Cytomegalie ist eine Infektionserkrankung, ausgelöst durch das Cytomegalievirus (CMV). Für gesunde Erwachsene ist die Krankheit ungefährlich. Jeder zweite Mensch in Europa steckt sich im Laufe seines Lebens an. Die meisten bemerken die Infektion nicht. Andere haben geringe Beschwerden, z. B. geschwollene Lymphknoten, Kopf- und Gliederschmerzen, leichtes Fieber. Eine Impfung gibt es nicht.
Gefährlich fürs Ungeborene
Steckt sich eine Frau während der Schwangerschaft mit Cytomegalie an, kann das Virus im Mutterleib auf das Kind übertragen werden. Bei der Mutter verläuft die Erkrankung meist harmlos, oft wird sie mit einer Erkältung verwechselt. Eine Erstinfektion während der Schwangerschaft kann jedoch das Ungeborene schwer schädigen (z. B. Entwicklungs- oder Hörstörungen) oder eine Fehlgeburt auslösen. Sind Sie schon früher mit dem Cytomegalievirus in Kontakt gekommen, sind Sie geschützt und es besteht nur ein ganz geringes Risiko für Ihr Kind.
Es ist sinnvoll, schon vor einer gewünschten Schwangerschaft oder so früh wie möglich zu testen, ob Sie bereits eine Cytomegalie-Infektion durchgemacht haben.
Wie wird getestet?
Es wird eine Blutuntersuchung durchgeführt und auf CMVAntikörper getestet. Bei einem negativen Testergebnis sollte der Bluttest alle 4(–6) Wochen bis zur 20. SSW sowie zu Beginn des 3. Trimenons wiederholt werden, um eine mögliche Erstinfektion auszuschließen und ggf. früh zeitig behandeln zu können.
| Bei engem Kontakt zu Kleinkindern besteht ein erhöhtes Ansteckungsrisiko für Cytomegalie. |
|---|
Verbreitet wird das Cytomegalievirus durch Speichel, Urin, Tränen, Sperma usw. („Schmierinfektion“). Besonders bei engem Kontakt zu (möglicherweise CMV ausscheidenden) Kleinkindern besteht ein erhöhtes Ansteckungsrisiko für Cytomegalie. Sollten Sie keine Antikörper haben, meiden Sie in der Schwangerschaft am besten den engen Kontakt zu Kleinkindern. Sollten Sie beruflich Kontakt zu diesen haben, sprechen Sie Ihre Ärztin oder Ihren Arzt an, ob und wieweit Sie ein Beschäftigungsverbot betrifft. Achten Sie besonders im Umgang mit Babys und Kindern auf die Hygieneregeln. Sie können dadurch Ihr Ansteckungsrisiko erheblich verringern.
Sollte es während der Schwangerschaft zu einer nachgewiesenen Erstinfektion kommen, kann die Gabe von CMV-Hyperimmunglobulin das Übertragungsrisiko auf das Ungeborene senken.

Was bedeutet das?
Neben den Kassenleistungen kann Ihre Ärztin oder Ihr Arzt auch „Individuelle Gesundheitsleistungen“ (IGeL) durchführen. Die gesetzlichen Kassen übernehmen die Kosten nicht. In manchen Fällen können IGeL jedoch die übliche Untersuchung oder Behandlung sinnvoll ergänzen. Die meisten IGeL dienen der Früherkennung. Ein Cytomegalie-Test kann Ihnen mehr Sicherheit für eine unbeschwerte Schwangerschaft geben. Oder im Falle des Falles sicherstellen, dass Sie umgehend behandelt werden können.
Wann zahlt die Krankenkasse?
Sollten Sie tatsächlich erkrankt sein, bezahlen die Kassen natürlich auch die Behandlung und weitere nötige Tests.
Unsere Empfehlung
Dieser Flyer bietet Ihnen erste allgemeine Informationen. Bitte sprechen Sie auf jeden Fall mit Ihrer Ärztin oder Ihrem Arzt.
Der nicht invasive Pränataltest (NIPT)
mithilfe des nicht invasiven Pränataltests (NIPT) kann in der frühen Schwangerschaft das Vorliegen einer Chromosomenstörung bei Ihrem Kind (Trisomien 13, 18 und 21) vorhergesagt werden. Hierbei werden kleinste Bruchstücke der Erbsubstanz (DNA) des ungeborenen Kindes, die im Blut der Mutter zirkulieren, untersucht. Der nicht invasive Test ist technisch ab der 10. Schwangerschaftswoche möglich. Jedoch wird der Test ausschließlich im Zusammenhang mit einer Ultraschalluntersuchung empfohlen (Feindiagnostik zwischen 12. und 14. SSW), da auch der NIPT ab der 12. SSW aufgrund größerer Mengen an sogenannter zellfreier fetaler DNA im mütterlichen Blut aussagekräftiger ist. Die Durchführung eines NIPT gehört nicht zu den Standarduntersuchungen im Rahmen der Schwangerschaftsvorsorge, wird aber bei Vorliegen einer entsprechenden medizinischen Indikation von der gesetzlichen Krankenversicherung übernommen. Die Entscheidung für oder gegen einen NIPT muss daher im Vorfeld sehr genau abgewogen werden – eine Beratung durch eine Frauenärztin oder einen Frauenarzt mit der Qualifikation zur humangenetischen Beratung ist dafür notwendig. Mit diesem Flyer möchten wir Sie über den Ablauf und die möglichen Ergebnisse des NIPT informieren. Wenden Sie sich bei Fragen vertrauensvoll an Ihre Ärztin / Ihren Arzt.
Die Erbinformation (DNA) eines Menschen liegt auf 46 Chromosomen, darunter 44 sogenannte Autosomen bzw. 22 Autosomenpaare und 2 Geschlechtschromosomen (Gonosomen) in den Zellen des Körpers. Menschen ohne Trisomien besitzen einen doppelten Chromosomensatz. Bei Trisomien sind bestimmte Chromosomen dreifach vorhanden. Trisomien zählen zu den genetischen Erkrankungen. Die bekanntesten Trisomien sind:
Insgesamt sind Trisomien bei Schwangeren in jedem Alter selten. Jedoch nimmt die Häufigkeit mit dem Alter zu. Trisomie 21 ist die häufigste und wohl auch die bekannteste Trisomie, die durch das typische Erscheinungsbild der Kinder gekennzeichnet ist. Ihre Ärztin oder Ihr Arzt mit einer Qualifikation zur humangenetischen Beratung wird Sie gerne weitergehend zu den einzelnen Trisomien beraten.
| Mithilfe des NIPT können meist nur Trisomien erkannt werden. andere, häufigere Erkrankungen bleiben unerkannt. |
|---|
Eine Trisomie ist bereits im Mutterleib nachweisbar, da die Veränderung der Chromosomenanzahl von Beginn an besteht. Grundsätzlich können alle werdenden Mütter auch bei Mehrlingsschwangerschaften und nach künstlicher Befruchtung einen NIPT durchführen lassen - sinnvoll ab der 12. SSW. Voraussetzung dafür ist ein Beratungsgespräch bei Ihrer Ärztin oder Ihrem Arzt. Mögliche Gründe für die Durchführung des NIPT können ein auffälliger Ultraschall sowie das Alter der werdenden Mutter sein.
Ob eine Durchführung bei Ihnen sinnvoll ist, besprechen Sie bitte mit Ihrer Ärztin bzw. Ihrem Arzt. Bevor Sie sich für die Durchführung eines NIPT entscheiden, sollten Sie sich überlegen, was der Nachweis einer Trisomie für Sie bedeuten würde. Welche Konsequenzen würden sich daraus ergeben? Würden Sie die Schwangerschaft abbrechen wollen? Ihre Ärztin oder Ihr Arzt steht Ihnen auch bei diesen Überlegungen beratend zur Seite.
Im Labor wird die Anzahl der Chromosomen 13, 18, 21 und oftmals auch von anderen Chromosomen/Gonosomen analysiert. Welche Chromosomen genau untersucht werden, ist abhängig vom jeweiligen Test. Auf Wunsch kann Ihnen beim NIPT nach der 14. Schwangerschaftswoche außerdem das Geschlecht des Kindes mitgeteilt werden. Ein NIPT ist generell keine diagnostische Untersuchung, sondern dient dazu, Aussagen zur Wahrscheinlichkeit der getesteten genetisch bedingten Abweichung des Ungeborenen zu treffen. Erhalten Sie einen unauffälligen Befund, kann mit hoher Wahrscheinlichkeit (bspw. > 99 % bei Trisomie 21) eine Trisomie ausgeschlossen werden. Eine 100%ige Sicherheit, dass eine fetale Auffälligkeit vollständig ausgeschlossen ist, gibt es jedoch nicht. Liegt ein auffälliger Befund vor, hat Ihr Kind mit hoher Wahrscheinlichkeit eine Trisomie 13, 18, 21 oder, je nach Test, eine Abweichung bei anderen Chromosomen. Ein auffälliger Befund sollte immer durch invasive Verfahren überprüft werden. Ihre Ärztin oder Ihr Arzt wird Sie in diesem Fall ausführlich beraten.
Auch der beste Test kann in der Praxis keine 100%ige Treffer genauigkeit aufweisen. Man beurteilt Tests über zwei statistische Kennzahlen: die Sensitivität (Anteil richtig positiver Ergebnisse) und die Spezifität (Anteil richtig negativer Ergebnisse). Alle vorhandenen NIPTs zeichnen sich generell durch eine hohe Erkennungsrate für die Trisomie 21 aus. Für Fehlverteilungen der Geschlechtschromosomen bei Trisomie 13 und 18 ist sie allgemein niedriger. Auch der Anteil der Fälle, in denen der Test eine Trisomie anzeigt, obwohl tatsächlich keine Trisomie vorliegt, ist sehr gut (< 0,1 %). Somit können die Tests sehr genau das Vorliegen einer Trisomie vorhersagen.
Der Rhesusfaktor in der Schwangerschaft
Der Rhesusfaktor ist ein Blutgruppenmerkmal und gekennzeichnet durch spezielle Eiweiße (Antigen D), die auf der Oberfläche der roten Blutkörperchen sitzen. Sind diese Eiweiße vorhanden, bezeichnet man den Menschen als Rhesus-D-positiv. Fehlen sie, spricht man von Rhesus-Dnegativ. Der Rhesusfaktor ist erblich festgelegt. Bei der Schwangerschaft einer Rhesus-D-negativ Mutter mit einem Rhesus-Dpositiven Kind kann es bei Blutkontakt zu einer Abwehrreaktion des Immunsystems der Mutter (Antikörper gegen den kindlichen Rhesusfaktor) kommen. Es entwickelt sich so eine Rhesusunverträglichkeit zwischen Mutter und ungeborenem Kind.
Häufig kommt es erst während der Geburt zu einem Kontakt zwischen mütterlichem Immunsystem und kindlichem Blut. Erst danach bilden sich Antikörper. Es besteht daher während Ihrer ersten Schwangerschaft meist keine Gefahr für das Kind. Sind Sie Rhesus-D-negativ und werden erneut mit einem Rhesus-D-positiven Kind schwanger, können Ihre Antikörper über die Plazenta in den Blutkreislauf des Ungeborenen gelangen und seine Entwicklung beeinträchtigen. Da die Bestimmung des Rhesusfaktors und der Antikörpersuchtest Bestandteile der Mutterschaftsvorsorgeuntersuchungen sind, werden heute frühzeitig vorbeugende Maßnahmen ergriffen. In der Regel kommt es daher nicht mehr zu schweren Folgen einer Rhesusunverträglichkeit.
Als Rhesus-D-negative Mutter erhalten Sie vor und nach der ersten Geburt eine gezielte Prophylaxe, die die Bildung von Antikörpern verhindert und so Ihr zweites Kind schützt. Dies geschah bislang unabhängig vom Rhesusfaktor des Ungeborenen. Mit einer genetischen Analyse (Rhesus-D-Diagnostik) kann der Rhesusfaktor des Kindes im Mutterleib aus Ihrem Blut bestimmt werden. So kann die Prophylaxe gezielt gegeben werden, wenn eine Unverträglichkeit wahrscheinlich ist – bei einem Rhesus-D-positiven Ungeborenen.
| Gezielte Prophylaxe vor und nach der Geburt der Erstschwangerschaft verhindert die Bildung von Antikörpern zum Schutz eines nachfolgend geborenen Kindes. Ca. 40% der Schwangeren erhielten unnötigerweise eine Rhesus-D-Prophylaxe, da das Kind ebenfalls Rhesus-D-negativ war. |
|---|
Die Bestimmung des Rhesusfaktors des Ungeborenen wird bei Rhesus-D-negativen Müttern von den gesetzlichen Krankenkassen übernommen, sofern es sich um eine Einlingsschwangerschaft handelt. Dafür wird eine Blutprobe der Mutter benötigt. Da es sich um eine genetische Analyse handelt, setzt die Analyse Ihre schriftliche Einwilligung voraus.
Unsere Empfehlung
Dieser Flyer bietet Ihnen erste allgemeine Informationen. Bitte sprechen Sie auf jeden Fall mit Ihrer Ärztin oder Ihrem Arzt.
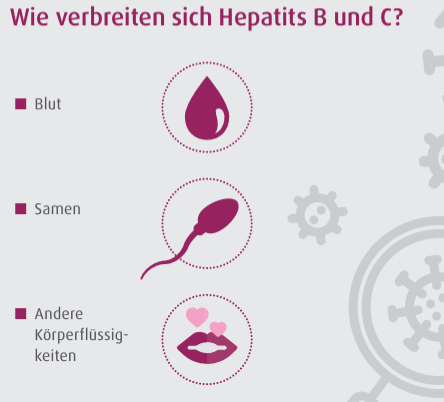
Hepatitis B und C
Bei Hepatitis handelt es sich um eine Leberentzündung. Als Ursachen kommen der Konsum von Drogen, Bakterien und Virusinfektionen in Frage. Es werden mit Hepatitis A, B, C, D und E fünf verschiedene Arten von Hepatitiserkrankungen unterschieden. Am bedeutsamsten in Deutschland sind Hepatitis B und C. Je nach Art der Hepatitis kann die Erkrankung unterschiedliche Schweregrade annehmen und es besteht die Gefahr einer dauerhaften Erkrankung.
Hepatitis-B- und -C-Erkrankungen verlaufen von Mensch zu Mensch unterschiedlich und bleiben zu Beginn häufig unbemerkt. In der Frühphase treten manchmal keine Symptome auf und die Erkrankung wird dann nur zufällig aufgrund von erhöhten Leberwerten entdeckt. In anderen Fällen haben Erkrankte Beschwerden wie Fieber, Übelkeit, oder Oberbauchschmerzen. Unter Umständen kann es auch zu einer Gelbsucht (Gelbfärbung der Haut, Schleimhäute oder Augen) kommen. Eine ausbleibende Behandlung kann schwerwiegende Spätfolgen wie entzündliche Lebererkrankungen, Leberzirrhose oder Leberversagen auslösen.
Eine Früherkennung ist aus diesem Grund wichtig, um frühzeitig eine Behandlung einleiten zu können und dadurch schwere gesundheitliche Folgen abzuwenden.
| Bei 95% Sder Fälle kann eine Hepatitis-C-Infektion geheilt werden |
|---|
Um eine Infektion bzw. schwerwiegende Folgen einer Infektion zu verhindern, werden die nachfolgenden vorbeugenden Maßnahmen empfohlen:
Versicherte, die das 35. Lebensjahr vollendet haben, haben seit Oktober 2021 im Rahmen des GesundheitsCheck-ups einmalig einen kostenlosen Anspruch auf ein Hepatitis-B- und -C-Screening, um unentdeckte Infektionen frühzeitig zu erkennen und gegebenenfalls eine Behandlung einzuleiten. Wenn der letzte Check-up noch keine drei Jahre zurückliegt, kann das Hepatitis-Screening auch separat erfolgen, um zeitnah die Leistung in Anspruch nehmen zu können.
Ein Hepatitis-Screening und eine Impfung empfehlen sich besonders für
Unsere Empfehlung
Kontaktieren Sie bei Interesse für das Hepatitis-Screening Ihre Ärztin oder Ihren Arzt. Dieser Flyer bietet Ihnen lediglich erste allgemeine Informationen.
HIV
HIV (humanes Immundefizienz-Virus) schädigt die körpereigenen Abwehrkräfte. Ohne Behandlung kann der Körper eindringende Krankheitserreger wie Bakterien, Pilze und Viren nicht mehr bekämpfen. Da nach einer Ansteckung mit dem HI-Virus viele Betroffene einige Jahre symptomfrei sind, bleibt die Infektion oft unerkannt. Wird HIV nicht behandelt, führt die Infektion nach vielen Jahren zu einer Zerstörung des Immunsystems. Die Folge ist die Immunschwäche AIDS. AIDS ist also keine Krankheit, sondern ein Zustand, in dem vielfältige infektiologische Erkrankungen auftreten können. Die Übertragung geschieht in erster Linie durch Kontakt mit Körperflüssigkeiten wie Blut, Sperma, Vaginalsekret oder Muttermilch.
Eine HIV-infizierte Mutter kann das Virus während der Schwangerschaft oder Geburt auf ihr Kind übertragen. Auch beim Stillen können Mütter das HI-Virus auf ihr Baby übertragen. Durch die lebenslange Einnahme von sogenannten antiretroviralen Medikamenten kann das Ansteckungsrisiko aber auf unter ein Prozent gesenkt werden. Unter der lebenslangen Medikation können HIV-positive Frauen so auf natürlichem Weg schwanger werden, vagin al entbinden und nach einem umfassenden Gespräch zu den Vor- und Nachteilen des Stillens unter HIV-Medikamenten auch ihr Baby stillen.
Falsch, denn die Erkrankung verläuft oft unbemerkt und Betroffene können unwissentlich weitere Personen anstecken. Manchmal treten anfangs grippeähnliche Symptome auf. Darauf folgt eine lange Phase ohne Symptome. Trotzdem schädigt HIV in dieser Zeit den Körper. Darum ist es wichtig, jede HIV-Infektion zu diagnostizieren: HIV-Patient*innen haben unter der lebenslangen HIVMedikation eine nahezu normale Lebenserwartung. HIV-Patient*innen unter HIV-Medikation sind zudem nicht mehr relevant infektiös, da das Virus sich nicht mehr in infektiösen Mengen im Blut zeigt:
N = N (Nicht nachweisbar = Nicht übertragbar)
Es bestehen viele Möglichkeiten, sich gegen die Ansteckung mit HIV zu schützen:
| TasP = Treatment as Prevention |
|---|
Der HIV-positive Mensch unter Medikation ist nicht mehr relevant ansteckend. Diese Medikation ist also der Schutz für den Partner oder die Partnerin oder das ungeborene Kind.
| PrEP = PräExpositonsProphylaxe |
|---|
Bei häufigen Risikokontakten kann eine HIV-Infektion durch eine tägliche Medikamenteneinnahme verhindert werden.
| Kondom |
|---|
Das Kondom ist ein einfacher mechanischer Schutz vor dem HI-Virus.
Somit gilt: Der ungeschützte Kontakt und Transfer von infektiösen Körperflüssigkeiten wie Blut, Sperma, Vaginalsekret oder Muttermilch muss vermieden werden. Denken Sie an die möglichen Schutzmaßnahmen vor einer HIV-Infektion. Bei Kondombenutzung vor dem Weglassen an den HIV-Test denken. Ärztlichen Rat suchen, wenn der Verdacht vorliegt, Kontakt mit infektiösen Körper flüssigkeiten gehabt zu haben. Lassen Sie sich bei wechselnden Partner*innen und bei Beginn einer neuen Beziehung auf HIV testen. Eine Blutunter suchung zeigt, ob Sie infiziert sind.
In den allermeisten Fällen verläuft die Infektion mit dem HI-Virus unbemerkt, weil keine Symptome auftreten. Wie bei den meisten Virusinfektionen treten auch bei einer HIV-Infektion grippeartige Symptome auf, z. B.
Es gibt keine Heilung für HIV, aber eine lebenslange, einfach einzunehmende, medikamentöse Therapie. Diese führt zu einer nahezu normalen Lebenserwartung mit einer in den allermeisten Fällen guten Lebensqualität. Und: Die medikamentöse Therapie HIV-positiver Menschen verhindert die Übertragung des Virus an andere Menschen und das ungeborene Kind.
Das Vorliegen einer HIV-Infektion kann durch den HIV-Antikörpertest festgestellt werden. Das bedeutet für Sie eine harmlose Blutentnahme oder ein Schnelltest aus der Fingerbeere zu Hause. Der HIV-Test weist Antikörper gegen HIV nach, die der Körper erst bilden muss. Dafür muss nach einem Risikokontakt ein Zeitfenster von bis zu sechs Wochen eingehalten werden. Sollte der HIV-Test positiv ausfallen, wird ein zweiter Test als Bestätigung durchgeführt. Infektiosität liegt dagegen bereits kurz nach der Infektion vor, wenn der Antikörpertest möglicherweise noch negativ ist. Bei Schwangeren wird im Rahmen der ersten Vorsorgeuntersuchung Blut entnommen. Hier kann nach Ihrer Zustimmung ein HIV-Test durchgeführt werden.
Unsere Empfehlung:
Nach einem Risikokontakt sollte eine HIV-Infektion abgeklärt werden. Ein HIV-Test in diesem Kontext ist damit eine Kassenleistung. Wenn Sie sich nicht sicher sind, ob Sie sich mit HIV infiziert haben, ist es besonders wichtig, sich so früh wie möglich ärztliche Beratung zu holen (möglichst innerhalb von 24 Stunden, spätestens nach 72 Stunden). In diesem Zeitraum besteht die Möglichkeit, die HIV-Infektion zu verhindern (PEP = Postexpositionsprophylaxe). Bei Fragen hilft Ihnen die Telefon- oder Onlineberatung der Deutschen Aidshilfe: www.aidshilfe.de/beratung
Auf der Website der HIV-Ärzte in Deutschland finden Sie eine HIV-Schwerpunktpraxis in Ihrer Nähe: www.dagnae.de
Die Abklärung wird von Ihrer Kasse übernommen? IGeL-Angebot? Unsere Empfehlung, siehe oben.
Dieser Flyer bietet Ihnen erste allgemeine Informationen. Bitte sprechen Sie auf jeden Fall mit Ihrer Ärztin oder Ihrem Arzt.
Ihr Vorsorgeplaner für die Schwangerschaft
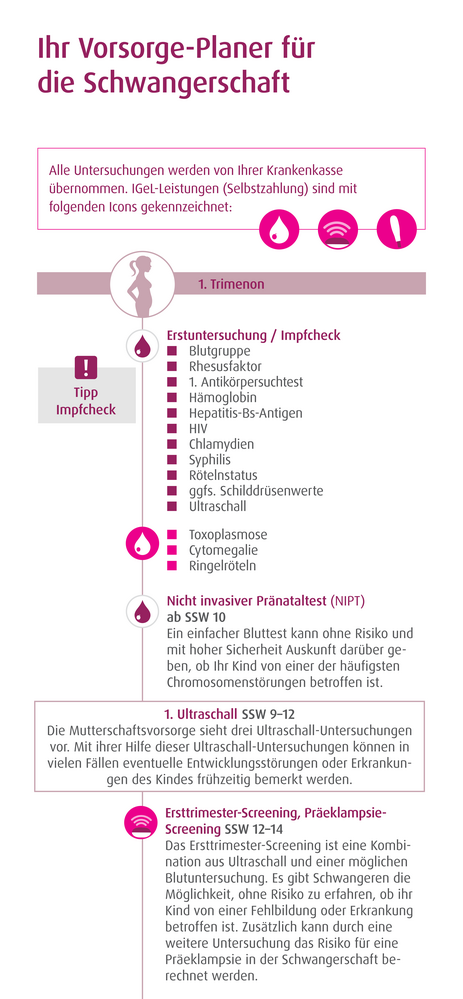

Die Erstuntersuchung sollte nach Ausbleiben der Regelblutung oder einem positiven Schwangerschaftstest nach Rücksprache mit Ihrer Frauenärztin / Ihrem Frauenarzt stattfinden. Neben der Feststellung der Schwanger schaft wird eine gynäkologische Untersuchung durch geführt und Ihr Blutdruck und Ihre Urinwerte werden überprüft. Als reguläre Leistungen der Krankenkassen werden eine Bestimmung der Blutgruppe und des Rhesusfaktors, die Untersuchung auf eine Hepatitis-B-Infektion (HBs-Antigen) sowie ein Antikörpersuchtest durchgeführt, um gegebenenfalls eine Blutgruppenunverträglichkeit zwischen Ihnen und Ihrem Kind frühzeitig festzustellen. Auch der Hämoglobinwert in Ihrem Blut wird bestimmt. Er gibt einen Hinweis da rauf, ob Sie einen Eisenmangel haben, der gegebenenfalls behandelt werden muss.
Bei der Erstuntersuchung wird eine Infektion mit folgenden Erregern ausgeschlossen:
Damit Ihre Schwangerschaft problemlos und ohne Komplikationen verläuft, sollten Sie die regelmäßigen Schwangerschaftsvorsorge-Untersuchungen bei Ihrer Ärztin / Ihrem Arzt einhalten. Lassen Sie gegebenenfalls auch Ihre Schilddrüsenwerte bestimmen, insbesondere bei bekannten Schilddrüsenerkrankungen oder Einnahme von Schilddrüsenmedikamenten. Denn eine gut funktionierende Schilddrüse spielt während der Schwangerschaft eine wichtige Rolle. Denken Sie während der kompletten Schwangerschaft und Stillzeit an die Einnahme von Folsäure und Jod. Es ist sinnvoll, sich in der Frühschwangerschaft auf eine bestehende Immunität gegen folgende Infektionskrankheiten (IGeL) testen zu lassen:
Tipp Impfcheck Bringen Sie Ihren Impfpass mit und lassen Sie Ihren Impfstatus direkt in der Frühschwangerschaft überprüfen. Auf einen bestehenden Schutz sollte besonders geachtet werden bei:
Empfohlene Impfungen in der Schwangerschaft zum Schutz des Neugeborenen nach der Geburt:
|
Infektionen in der Schwangerschaft
Verschiedene Infektionserkrankungen können während der Schwangerschaft für das Baby gefährlich sein. Die meisten Infektionen in der Schwangerschaft verlaufen zwar nur sel- ten schwerwiegend, aber wenn, sind ernsthafte Folgen möglich. Frühgeburten, körperliche Schädigungen des Kindes oder Entwicklungsstörungen können die Konsequenz sein, wenn die Erkrankung nicht oder erst spät entdeckt wird. Steckt sich eine Frau während der Schwangerschaft mit Zyto megalie, Ringelröteln oder Toxoplasmose an, kann der Krankheitserreger im Mutterleib auf das Kind übertragen werden. Bei der Mutter verläuft die Erkrankung meist harmlos, oft wird sie mit einer Erkältung verwechselt. Eine Erstinfektion während der Schwangerschaft kann jedoch das Ungeborene schwer schädigen oder eine Fehlgeburt auslösen.
Haben Sie vor der Schwangerschaft bereits eine Infektion mit einem der Erreger überstanden, besitzen Sie Antikörper und sind vor diesem Erreger geschützt. Es besteht dann nur ein ganz geringes Risiko für Ihr Kind. Besitzen Sie keine Antikörper, können Sie sich und Ihr Kind durch achtsames Verhalten vor einer Infektion schützen. Ein Labortest gibt Auskunft darüber, ob Sie schützende Antikörper besitzen.
Wann sollten Sie sich testen lassen?
| Bei engem Kontakt zu Kleinkindern besteht ein erhöhtes Ansteckungsrisiko für Zytomegalie oder Ringelröteln. |
|---|
Besteht kein Schutz durch Antikörper, ist es ratsam, sich vorsorglich von infizierten Kindern fernzuhalten, da dies die einzige Möglichkeit ist, einer Infektion mit Ringelröteln oder Zytomegalie vorzubeugen. Sollten Sie beruflich Kontakt zu Kleinkindern haben, besprechen Sie die Situation mit Ihrem Arzt. Toxoplasmen werden durch rohe Fleischprodukte oder Katzenkot, z. B. in Gartenerde oder ungewaschenem Gemüse, verbreitet. Wenn Sie nicht immun sind, beugen Sie einer Ansteckung mit besonderen Hygienemaßnahmen vor. Sie können dadurch Ihr Ansteckungsrisiko erheblich verringern. Eine Impfung gegen Ringelröteln, Zytomegalie oder Toxoplasmose gibt es derzeit nicht.
Präventivleistungen sind Untersuchungen, die zum Erhalt der Gesundheit sowie zur Früherkennung von Mangelerscheinungen oder Krankheiten dienen. Sie zählen oft zu den sogenannten „individuellen Gesundheitsleistungen“, die nicht von den Krankenversicherungen übernommen werden müssen.
Präeklampsie
Präeklampsie, früher auch Schwangerschaftsvergiftung genannt, ist eine schwere Schwangerschaftskomplikation. Sie tritt bei 2–5 % aller Schwangeren auf. Die Symptome sind ein hoher Blutdruck und zu viel Eiweiß im Urin. Deshalb werden Schwangere bei jedem Vorsorgetermin auf diese Symptome untersucht.
Unbehandelt kann die Präeklampsie lebensbedrohlich für Mutter und Kind werden. Durch eine frühzeitige Diagnose und Behandlung können schwerwiegende Folgen jedoch verhindert werden.
Die Präeklampsie kann unterschiedlich schwer verlaufen. Bei einer milden Verlaufsform reicht oft körperliche Schonung, verbunden mit wöchentlichen ärztlichen Kontrollen und Beobachtung. In manchen Fällen erhalten Sie Blutdruck senkende Medikamente. Bei einer schweren Verlaufsform mit Komplikationen wird Ihr Arzt Sie an die Klinik überweisen. Ihr Arzt entscheidet individuell, welche Behandlung am besten zu Ihrer Situation passt.
Die Symptome einer Schwangerschaftsvergiftung können sehr unspezifisch sein. Wenn ihr Arzt einen Verdacht auf Präeklampsie äußert oder mehrere der genannten Risikofaktoren auf Sie zutreffen sollten Sie auf unten dargestellte Warnsymptome achten. Diese können auf ein Fortschreiten der Erkrankung hinweisen.
| 2–5% der Schwangeren sind betroffen |
|---|
Besonders Frauen mit chronischem Bluthochdruck, Nierenerkrankungen oder bestehendem Diabetes mellitus sind häufiger betroffen. Folgende Faktoren können das Risiko für Präeklampsie erhöhen:
| Im Rahmen der regulären Schwangerschaftsvorsorge misst Ihr Arzt regelmäßig Ihren Blutdruck und überprüft Ihren Urin auf Eiweißausscheidung. Nehmen Sie regelmäßig Ihre Vorsorgetermine wahr! |
|---|
Im Rahmen der regulären Schwangerschaftsvorsorge misst Ihr Arzt regelmäßig Ihren Blutdruck und überprüft Ihren Urin auf Eiweißausscheidung. Bei Auffälligkeiten oder einer Risikoschwangerschaft wird ab der 20. Schwangerschaftswoche ein Doppler-Ultraschall durchgeführt. Dieser gibt Aufschluss über die mögliche Entwicklung einer Präeklampsie. Des Weiteren kann eine Untersuchung des Blutes auf bestimmte Faktoren eine genauere Vorhersage treffen. Schwangere mit einem erhöhten Risiko für Präeklampsie sollten sich bereits in der Frühschwangerschaft von ihrem Arzt beraten lassen.
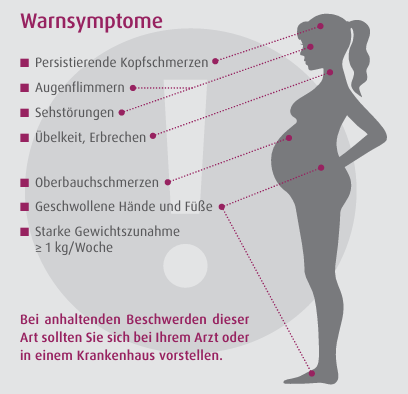
Unsere Empfehlung
Dieser Flyer bietet Ihnen erste allgemeine Infor matio nen. Bitte besprechen Sie auf jeden Fall mit Ihrer Ärztin oder Ihrem Arzt, ob ein Risiko für Präeklampsie bei Ihnen besteht.
Pränatale Diagnostik
Für werdende Mütter ist die Schwangerschaft eine aufregende Zeit. Neben der Vorfreude auf das Kind gibt es aber auch immer wieder sorgenvolle Momente. „Entwickelt sich mein Kind normal? Was kann ich zur Gesundheit meines Babys beitragen?“ So lauten die drängendsten Fragen vieler Schwangerer. Um Sie bei der Beantwortung Ihrer Fragen optimal begleiten zu können, bietet Ihr Praxisteam eine Reihe von Untersuchungen an.
Auch heute werden noch 2 bis 4 Prozent der Kinder mit Fehlbildungen geboren. Mithilfe der pränatalen Diagnostik ist es inzwischen möglich, genetische Defekte während der Schwangerschaft frühzeitig zu erkennen. So wissen werdende Mütter heute weit vor der Geburt, wie es um die Gesundheit ihres Kindes steht.
Einen ersten Überblick über die verschiedenen Möglichkeiten der pränatalen Diagnostik – also der Untersuchungen der Gesundheit Ihres Kindes vor der Geburt – erhalten Sie in dieser Information.
Fruchtwasseruntersuchung – bis zu 99 % Sicherheit mit Restrisiko
Für eine frühzeitige Diagnostik einer genetischen Störung des Kindes kann der Arzt eine Fruchtwasseruntersuchung durchführen. Diese Methode ist grundsätzlich bei jeder Schwangeren möglich. Zwar gibt die Fruchtwasseruntersuchung eine bis zu 99 Prozent sichere Auskunft über die Gesundheit des Kindes, doch sie birgt einen großen Nachteil: Bei jedem 100. bis 200. Fall kann es aufgrund der Fruchtwasserentnahme zu einer Fehlgeburt kommen.
Ersttrimester-Screening– bis zu 70 % Sicherheit ohne Risiko
Eine andere Methode der pränatalen Diagnostik ist eine frühe Ultraschalluntersuchung: das Ersttrimester-Screening. Der Vorteil ist, dass es sich hierbei um eine sogenannte nicht invasive Methode handelt – das bedeutet, dass die Untersuchung kein Risiko für Schwangere und ihr Baby darstellt. Und so funktioniert es: Alle Kinder in der 12. bis 14. Schwangerschaftswoche, also ab Ende des 3. Monats, haben im Bereich des Nackens eine kleine Ansammlung von Flüssigkeit. Bei einem Großteil der Kinder mit Trisomie 21 und anderen genetischen Störungen ist diese Schicht größer ausgebildet als normalerweise. So können Ärzte allein durch das Ultraschallbild etwa 70 Prozent der ungeborenen Kinder mit Trisomie 21 entdecken.
Ersttrimester-Screening und Blutuntersuchung– bis zu 95 % Sicherheit ohne Risiko
Noch mehr Sicherheit erhalten werdende Mütter durch ein Ersttrimester-Screening in Kombination mit einer Blutuntersuchung. Hier steigt die Wahrscheinlichkeit, einen Gendefekt beim Kind zu entdecken, auf 90 Prozent. Wird das Blut für diese Untersuchung erstmals in der 9. Schwangerschaftswoche entnommen, steigt diese Wahrscheinlichkeit sogar auf 95 Prozent. Und so funktioniert es: Zusätzlich zur ErsttrimesterUltraschalluntersuchung wird das Blut der Mutter auf Hinweise untersucht, die auf Fehlbildungen schließen lassen – die sogenannten Biomarker. Das Ersttrimester-Screening in Kombination mit einer Blutuntersuchung gibt Schwangeren die Möglichkeit, ohne ein Risiko und mit hoher Sicherheit zu erfahren, ob ihr Kind von einer genetischen Störung betroffen ist oder nicht. Nur falls ein erhöhtes Risiko festgestellt werden sollte, muss im nächsten Schritt das Fruchtwasser untersucht werden, um Sicherheit zu bekommen.
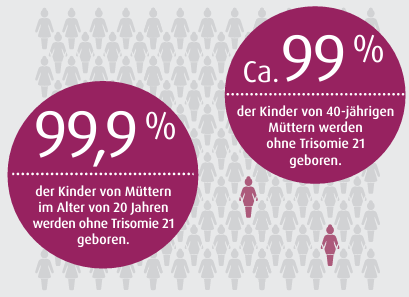
Am häufigsten ist Trisomie 21
Die häufigste Chromosomenstörung bei Neugeborenen ist Trisomie 21. Die Folge dieses Gendefekts ist auch bekannt als das „Down-Syndrom“. Die Wahrscheinlichkeit, dass ein Kind von Trisomie 21 betroffen ist, hängt zunächst vom Alter der Mutter ab. Während bei 20-jährigen Müttern nur eine von 1.100 Schwangerschaften betroffen ist, ist es bei 40-jährigen Müttern eine von 80 Schwangerschaften, bei denen ein solcher Gendefekt vorliegt.
Welche Methoden der pränatalen Diagnostik gibt es?
Mit der Vielfalt der Untersuchungen steigt auch die Verunsicherung: Welche Methode ist sinnvoll, welche birgt ein Risiko? Wenn Sie wissen möchten, ob bei Ihrem Kind eine genetische Störung bestehen könnte, können Sie gemeinsam mit Ihrem Arzt überlegen, welche der verschiedenen Methoden zu Ihrer persönlichen Situation passt.
Ringelröteln
Die Ringelröteln sind eine meist harmlose Kinder erkrankung, die durch das Parvovirus B19 verursacht wird. Das hoch ansteckende Virus wird durch eine Tröpfcheninfektion, zum Beispiel beim Husten oder Niesen, verbreitet – selten auch über Blut oder andere Körperflüssigkeiten. Vom Infektionszeitpunkt bis zum Ausbruch der ersten Symptome vergehen meist 1 bis 2 Wochen.
Welche Symptome treten auf?
Manchmal bleibt die Erkrankung ganz unbemerkt. Oft aber fühlen sich die Betroffenen abgeschlagen, haben Kopf- und Gelenkschmerzen sowie Fieber. Danach entwickelt sich ein typischerweise im Gesicht beginnender und anschließend auf Arme und Beine ausbreitender, girlandenförmiger, juckender Hautausschlag. Ist die Krankheit ausgebrochen, kann nur lindernd behandelt werden. Mittel gegen Fieber und Juckreiz können eingesetzt werden.
Wie lange sind die Betroffenen ansteckend?
Bereits eine Woche vor Ausprägung des Ausschlags können die an Ringelröteln Erkrankten das Virus auf andere Personen übertragen. Die Ansteckungsgefahr endet in der Regel mit dem Auftreten des Ausschlags. Die Infektion hinterlässt eine vermutlich lebenslange Immunität.
In seltenen Fällen wird die Infektion auf das Ungeborene übertragen. Mögliche Folgen für das Kind sind Herzprobleme, Ödeme (Ansammlung von Flüssigkeit im Körper) und lebensgefährliche Blutarmut. Die Gefahr für den Fötus ist am größten vor der 20. Schwangerschaftswoche.
| Wer viel mit Kindern zu tun hat, muss sich besonders vor Ringelröteln schützen. Oft die Hände zu waschen senkt das Infektionsrisiko. |
|---|
Ein einfacher Bluttest gibt Sicherheit. Hatten Sie bereits Ringelröteln, sind Sie und Ihr Baby vor einer Ansteckung sicher. Es ist sinnvoll, vor oder zu Beginn einer gewünschten Schwangerschaft zu testen, ob sie Antikörper im Blut haben – also schon einmal eine Infektion durchgemacht haben und somit gegen erneute Erkrankung immun sind. Besteht kein Schutz durch Antikörper, ist es ratsam, sich vorsorglich von infizierten Kindern fernzuhalten, da dies die einzige Möglichkeit ist, einer Infektion mit Ringelröteln vorzubeugen. Am häufigsten erfolgt die Übertragung auf eine Schwangere durch Kinder im familiären Umfeld oder in Gemeinschaftseinrichtungen wie z. B. Kindergärten oder Schulen.
Eine Impfung gegen Ringelröteln gibt es derzeit nicht.
Was bedeutet das?
Neben den Kassenleistungen kann Ihre Ärztin oder Ihr Arzt auch „Individuelle Gesundheitsleistungen“ (IGeL) durchführen. Die gesetzlichen Kassen übernehmen die Kosten nicht. In manchen Fällen können IGeL die übliche Untersuchung oder Behandlung sinnvoll ergänzen. Die meisten IGeL dienen der Früherkennung. Die Kosten für den Vorsorgetest auf Ringelröteln übernehmen die gesetzlichen Krankenkassen nicht.
Unsere Empfehlung
Dieser Flyer bietet Ihnen erste allgemeine Informationen. Bitte besprechen Sie auf jeden Fall mit Ihrer Ärztin oder Ihrem Arzt, ob der Test auf Ringelröteln Ihnen zusätzliche Sicherheit geben kann.
Schwangerschaftsdiabetes
Schwangerschaftsdiabetes, auch Gestationsdiabetes genannt, ist eine in der Schwangerschaft auftretende Form der Zuckerkrankheit. Sie tritt bei 5 % der Schwangeren auf und zählt zu den häufigsten Schwangerschaftskomplikationen. Schwangerschaftsdiabetes verläuft häufig unbemerkt und ohne Beschwerden. Bleibt die Krankheit jedoch unentdeckt, können Mutter und Kind Schaden nehmen. Durch eine frühzeitige Diagnose und Behandlung können schwerwiegende Folgen verhindert werden.
Mögliche Folgen für die Schwangere
Mögliche Folgen für das Kind
Achten Sie während der Schwangerschaft auf Ihre Gewichtszunahme und besonders auf eine ausgewogene, gesunde Ernährung. Essen Sie viel Vollkorn, frisches Obst und Gemüse und trinken Sie Wasser statt zuckerhaltige Getränke. Sorgen Sie zusätzlich für ausreichende Bewegung. Wird der Schwangerschaftsdiabetes rechtzeitig behandelt, verläuft die Schwangerschaft komplikationsfrei und das Kind wird gesund geboren. Bei vielen Frauen genügt eine Umstellung von Ernährung und Lebensstil, um die Blut zuckerwerte in den Griff zu bekommen. Bei manchen wird eine Behandlung mit Insulin eingeleitet.
Wie kann ich feststellen, ob ich betroffen bin?
Im Rahmen der regulären Schwangerschaftsvorsorge führt Ihr Arzt einen Blutzuckertest durch.


Grundsätzlich sollte jede Schwangere zwischen der 24. und 28. SSW untersucht werden. Schwangere mit einem erhöhten Risiko für Schwangerschaftsdiabetes sollten sich bereits in der Frühschwangerschaft von ihrem Arzt beraten und untersuchen lassen.
Erhöhtes Risiko besteht bei:
Zur Feststellung eines Schwangerschaftsdiabetes wird zwischen der 24. und 28. SSW ein Blutzucker-Suchtest gemacht. Der Test kann zu jeder Tageszeit und unabhängig von der Nahrungsaufnahme durchgeführt werden. Der Test ist Bestandteil der Mutterschafts-Richtlinien und die Kosten werden von den gesetzlichen Krankenkassen übernommen.
Unsere Empfehlung
Dieser Flyer bietet Ihnen erste allgemeine Informationen. Bitte sprechen Sie auf jeden Fall mit Ihrer Ärztin oder Ihrem Arzt.
Dieser Test weist einen gestörten Zuckerstoffwechsel nach und wird zum frühen Nachweis eines Schwangerschaftsdiabetes eingesetzt. Bei diesem Test dürfen Sie circa 12–16 Stunden vorher keine Nahrung zu sich nehmen. Der Test wird am Morgen zwischen 7:00 und 9:00 Uhr durchgeführt. Zur Bestimmung des Nüchternwertes wird zuerst eine Blutprobe entnommen. Anschließend trinken Sie eine Zuckerlösung und es wird zu verschiedenen Zeitpunkten erneut Blut entnommen. Planen Sie für den Test in der Praxis zwischen 2 und 4 Stunden ein. Die Blutproben werden anschließend an das Labor geschickt. Das Labor untersucht den Verlauf des Zuckerspiegels im Blut. Damit kann der Arzt bewerten, ob bei Ihnen ein Gestationsdiabetes vorliegt. Diese Anleitung erklärt Ihnen, was Sie vor und am Tage der Durchführung des Zuckerbelastungs-Tests beachten müssen.
| Fragen Sie Ihren Arzt, welche Ihrer Medikamente Sie schon morgens vor dem Test einnehmen sollten. |
|---|
Ab 3 Tage vor Ihrem Termin
Am Vortag (ca. ab 18:00 Uhr)
Am Untersuchungstag
| Tipp: Bringen Sie etwas zu Essen (reichhaltiges Frühstück) mit und frühstücken Sie nach dem Test noch in der Praxis. |
|---|
Toxoplasmose
Die Auslöser von Toxoplasmose sind Parasiten, die von Katzen und über die Nahrung übertragen werden – vor allem durch rohe Fleischprodukte (z. B. Tatar) und ungewaschenes Obst oder Gemüse. Bei gesunden Menschen verläuft die Erkrankung unbemerkt oder harmlos, wie eine leichte Erkältung. Etwa die Hälfte aller 40-jährigen Menschen war schon an Toxoplasmose erkrankt; die meisten sind danach immun. Erkrankt eine werdende Mutter während der Schwangerschaft, können die Toxoplasmen auf das Ungeborene übertragen werden. Die Infektion kann milde verlaufen – aber auch zu schweren Schädigungen und sogar zur Fehlgeburt führen.
Hat eine Frau vor der Schwangerschaft bereits eine Infektion überstanden, ist auch ihr ungeborenes Kind vor Ansteckung geschützt
Wann sollten Sie sich testen lassen?
Ein einfacher Bluttest zeigt, ob Sie schon eine Toxoplasmose-Erkrankung durchgemacht haben und daher immun sind.
Verbreitet werden Toxoplasmen durch rohe Fleischprodukte oder Katzenkot, z. B. in Gartenerde oder ungewaschenem Gemüse. Wenn Sie immun sind, können die Erreger weder Ihnen noch Ihrem ungeborenen Kind etwas anhaben. Wenn Sie nicht immun sind, beugen Sie einer Ansteckung mit besonderen Hygiene maßnahmen vor und lassen Sie sich alle 8 Wochen erneut testen. Wird eine Infektion während der Schwangerschaft frühzeitig entdeckt, ist eine erfolgreiche Behandlung mit Antibiotika möglich.
| Die wichtigsten Überträger sind Katzen, rohe Lebensmittel und Gartenerde |
|---|

Was bedeutet das?
Neben den Kassenleistungen kann Ihre Ärztin oder Ihr Arzt auch „Individuelle Gesundheitsleistungen“ (IGeL) durchführen. IGeL können die übliche Untersuchung oder Behandlung sinnvoll ergänzen. Die meisten IGeL dienen der Früherkennung. Ein Toxoplasmose-Test kann Ihnen mehr Sicherheit für eine unbeschwerte Schwangerschaft geben. Oder im Falle des Falles sicherstellen, dass Sie umgehend behandelt werden können.
Wann zahlt die Krankenkasse?
Unsere Empfehlung
Dieser Flyer bietet Ihnen erste allgemeine Informationen. Bitte besprechen Sie auf jeden Fall mit Ihrer Ärztin oder Ihrem Arzt, ob der Toxoplasmose-Test Ihnen zusätzliche Sicherheit geben kann.